Traitements contre le VIH SIDA
Il n’existe aucun traitement pour guérir l’infection au VIH
Une personne séropositive est séropositive à vie. Les différents traitements ont pour rôle de bloquer l’évolution du virus dans l’organisme et de maintenir l’équilibre entre la présence du virus dans le corps et le système de défense de l’organisme.
Ces traitements ne sont pas anodins ; ils peuvent provoquer des effets secondaires lourds tels que nausée, diarrhée, grande fatigue… Le commencement d’un traitement est lié à l’état du système immunitaire infecté et est donc adapté à chaque personne. Les traitements doivent être réajustés régulièrement par un médecin en fonction de l’évolution de l’état du patient.
Quelques définitions
- Atome : plus petite partie d’un corps pouvant réagir chimiquement
- Molécule : assemblage d’au moins deux atomes
- Protéine : Assemblage de molécules
- ADN (acide désoxyribonucléique) : molécule présente dans toutes les cellules vivantes qui renferme l’ensemble des informations nécessaires au développement d’un organisme
- ARN (acide ribonucléique) : molécule présente dans les cellules vivantes et certains virus, dérivée de l’ADN et permettant la « fabrication » des protéines vivantes
- Enzyme : protéine capable d’accélérer une réaction chimique sans intervenir dans cette dernière
- Transcriptase : enzyme qui favorise la transcription de l’ADN vers l’ARN
- Transcriptase inverse : enzyme, souvent d’origine virale, qui favorise la transcription de l’ARN vers l’ADN
- Rétrovirus : virus dont le patrimoine génétique est constitué d’ARN (cf. annexe1)
- Antirétroviraux (ARV) : médicaments utilisés pour combattre les infections dues à des rétrovirus
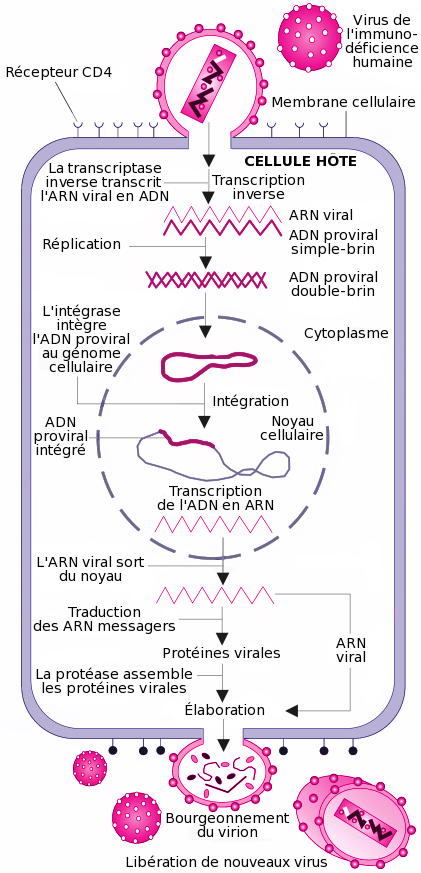
Modes d’action du VIH et des traitements
Généralités
L’action médicamenteuse est :
- calquée sur le mode action virale
- dirigée contre les enzymes et/ou les protéines externes du virus afin de ne pas bloquer le fonctionnement des cellules saines
- « actionnée » par « reconnaissance » puis « collage » dans le but de perturber le fonctionnement des objectifs
- pour certaines molécules, compléter par une action anti-oxydante, visant à favoriser le transport de l’oxygène par le sang (lamivudine, emtricitabine, lopinavir…)
- malheureusement affectée d’effets secondaires, quelquefois très lourds, qui ont eu tendance à diminuer au fil du temps avec l’apparition de nouvelles molécules et de dosages plus faibles
Modalités d’action virale et médicaments associés
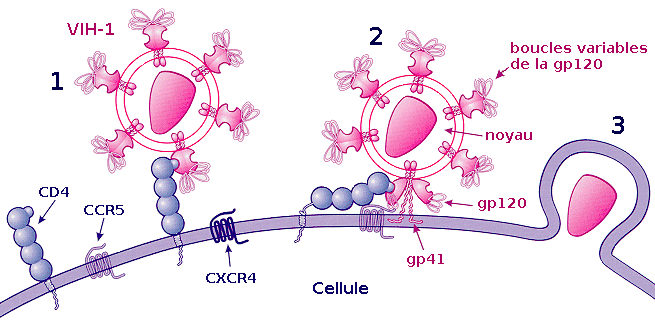
Pénétration du virus dans la cellule cible
Les médicaments associés sont les :
- inhibiteurs de fusion (ou collage)
- inhibiteurs d’entrée
Action du virus à l’intérieur de la cellule cible
Adaptation du virus :
« L’objectif » du virus est d’intégrer son patrimoine génétique dans celui de la cellule cible ; pour ce faire il transforme son ARN en ADN en s’appuyant sur son enzyme la « transcriptase inverse ».
Les médicaments associés constituent la classe des inhibiteurs de la transcriptase inverse :
- Nucléosidiques (INTI)
- Non nucléosidiques (INNTI)
- Nucléotidiques
Intégration du patrimoine génétique du virus :
L’ADN virale peut trouver une place dans la chaîne de caractères de l’ADN cellulaire (Adénine, Thymine, Guanine et Cytosine) ; toutefois, il ne peut s’intégrer que dans certaines positions. L’enzyme « intégrase » du virus détermine et guide l’ADN viral aux endroits « adéquats ». Les médicaments associés constituent la classe des inhibiteurs d’intégrase. Il est à noter qu’à partir de cette action réussie la cellule-cible commence à se détériorer.
Prolifération du virus :
Une fois sa « mauvaise œuvre » accomplie, le virus cherche à se « reconstituer » afin de poursuivre, dans une autre cellule, son détestable travail : pour ce faire il doit transformer l’ADN viral existant en ARN et il utilise une « enzyme de transcription » (transcriptase). On n’a pas connaissance de thérapeutique ayant atteint le stade d’AMM pour ce mode d’action.
Reconstitution du virus :
A partir de son ARN, le virus se « reconstitue » en s’appuyant sur une enzyme qui contribue à la reformation de ses caractéristiques : c’est « la protéase » qui participe à partir de l’information génétique de l’ARN à la reconstitution des protéines virales (P6, P41, P24…) .
Les médicaments associés sont les :
- Inhibiteurs de protéases (IP)
- Inhibiteurs de maturation qui empêchent la formation de l’enveloppe interne (capside P24)
Thérapeutiques
Effectué pendant des années de manière relativement aléatoire, la thérapeutique s’appuie maintenant sur des bases plus solides ; le virus VIH n’est jamais à 100% identique à lui-même. Il est donc nécessaire de connaître avec précision le virus »spécifique » du patient à traiter.
Deux tests sont disponibles :
Le test génotypique :
Ce test détermine les modifications génétiques des composants du virus ; il est pratiqué avant chaque début de traitement et permet de déterminer la thérapeutique la plus adaptée à partir de bases de données informatiques (cf. iasusd.org)
Le test phénotypique :
Le test détermine directement l’efficacité potentielle de chaque médicament sur la souche propre virale du patient. Il est moins pratiqué car plus onéreux et moins répandu.
Premiers traitements :
Ce sont souvent (62%) des trithérapies de type suivant :
2 INTI + 1 INNTI
1 INTI + 1 IP
Marqueurs d’efficacité
Deux marqueurs sont à ce jour couramment et exclusivement utilisés : ce sont la « charge virale » (CV) et le nombre de « CD4 » contenus dans le plasma
Charge virale
C’est le nombre de copies d’ARN viraux par ml (10-3l) de plasma
La « réplication « pouvant varier dans des proportions considérables (de 50 à 10 000 000) on utilise quelquefois le logarithme décimal des valeurs de copies pour exprimer le résultat
50 copies -> log10 50 = 1.7
107 copies -> log10 107 = 7
On considère qu’une variation est « significative » si elle atteint 3,6 (0,5 en log10)
« CD4 » ou lymphocytes T4
Ce sont les cellules du système immunitaire qui sont « chargées » de l’élimination des antigènes. Ils sont mesurés en nombre par mm3 de plasma
Attention 1 ml =1000 mm3
Résistances aux traitements
L’objectif thérapeutique est de maintenir les marqueurs précités aussi proches que possible des limites ci-dessous :
CV < 50 (indétectable) CD4 > 350 voire 500
Ces vérifications sont effectuées en début de traitement environ tous les trois mois puis tous les six mois.
Si les valeurs « décrochent » de manière substantielles, c’est que la souche virale a muté (la transcriptase inverse n’a pas de moyen de vérifier son travail) : il est alors réalisé un nouveau génotypage afin de déterminer une nouvelle thérapeutique.